Катетер Фолея и беременность: как его применяют для стимуляции родов?
СОДЕРЖАНИЕ:
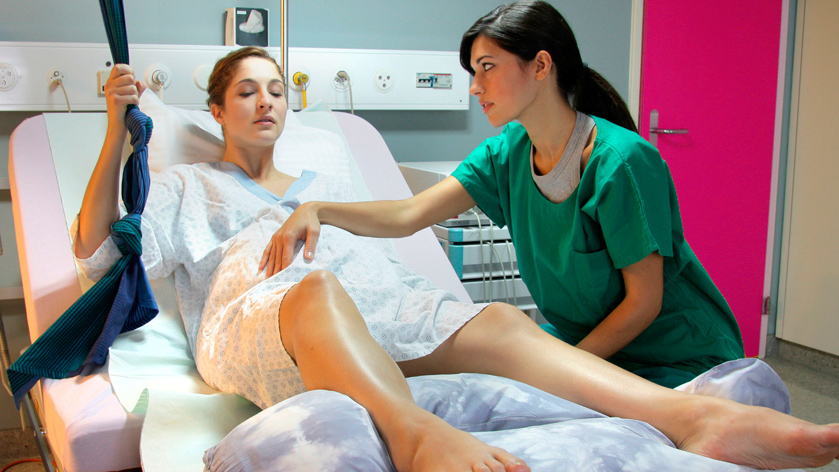
Катетер Фолея помогает не только пациентам с заболеваниями мочеполовой системы. Нередко врачи-акушеры и гинекологи выбирают его как метод стимуляции родов. Как же он работает в таком случае, и может ли его использование привести к осложнениям?
Показания к применению
Также катетер применяется, если у роженицы есть противопоказания, не позволяющие прибегнуть к другим методам стимулирования родов.
Катетер Фолея для раскрытия шейки матки
Ведение данного типа катетера стимулирует раскрытие шейки матки. Проводить эту процедуру должен исключительно врач или квалифицированный медперсонал.
Подготовка к введению катетера включает:
Затем врач переходит к введению катетера:
Через сколько времени после установки катетера Фолея начинаются роды?
Уход за катетером Фолея
Пока женщина ожидает начала родов, ей необходимо внимательно следить за положением и состоянием катетера, чтобы избежать неприятных последствий. Для этого нужно:
Удаление катетера Фолея
Процедура извлечения катетра должна проводиться только лечащим врачом, в два этапа:
Практически всегда пациентка с катетером Фолея остается в роддоме до тех пор, пока не начнутся роды. Очень редко таких рожениц отпускают домой, т.к. при выпадении катетера заменить его сможет только врач. Любые самостоятельные манипуляции с катетером строго запрещены!
Возможные осложнения при использовании катетера
Противопоказания к применению катетера Фолея
В ряде случае использование двухходового катетера может осложнить ход родов или даже вызвать внутриутробное инфицирование плода, а потому Фолея не используется при следующих ситуациях:
Если вам назначили стимуляцию родов катетером Фолея, то вы можете приобрести их в интернет-магазине Стерильно.com. Нашим преимуществом является прямое сотрудничество со всеми производителями, представленными в каталоге. А также оставляйте отзывы о своем опыте использования данного метода стимуляции родов. Ваш отзыв будет важен и полезен для будущих мам!
Стимулирование родовой деятельности или индукция родов
Цель составления этого информационного материала – ознакомление пациента с процедурой индукции родов и предоставление информации о том, как и зачем она проводится.
В большинстве случаев роды начинаются в период между 37-й и 42-й неделями беременности. Такие роды называются спонтанными. Если до начала самостоятельной родовой деятельности используются лекарства или медицинские средства, то в этом случае используются термины «стимулированные» или «индуцированные» роды.
Роды следует стимулировать тогда, когда дальнейшая беременность по каким-то причинам небезопасна для матери или ребенка, и ждать начала спонтанных родов нет возможности.
Цель стимулирования – начало родов посредством стимулирования сокращений матки.
При стимулировании (индукции) родов пациентка должна находиться в больнице, чтобы можно было осуществлять тщательное наблюдение за состоянием здоровья как матери, так и ребенка.
Методы стимулирования родов
Выбор метода стимулирования родов зависит от зрелости шейки матки у пациентки, которая оценивается по шкале Бишопа (при осмотре через влагалище оценивается положение шейки матки, степень ее раскрытия, консистенция, длина, положение предлежащей части плода в области таза). Также важна история болезни (анамнез) пациентки, например, проведение в прошлом кесарева сечения или операций на матке.
Для индукции (стимулирования) родов используются следующие методы:
В каких случаях необходимо стимулировать роды?
Стимулирование родов рекомендуется в тех случаях, когда получаемая от этого польза превышает возможные риски.
Стимулирование родов может быть показано в следующих случаях:
С какими рисками может быть связано стимулирование родов?
Стимулирование родов обычно не связано со значительными осложнениями.
Иногда после получения мизопростола у пациентки может начаться жар, озноб, рвота, понос, слишком частые сокращения матки (тахисистолия). В случае слишком частых сокращений для расслабления матки пациентке внутривенно вводится расслабляющее мускулатуру матки лекарство. Использование мизопростола небезопасно, если ранее проводилось кесарево сечение, поскольку в таком случае имеется риск разрыва рубца матки.
При использовании баллонного катетера увеличивается риск воспаления внутри матки.
При использовании окситоцина у пациентки в редких случаях могут отмечаться снижение артериального давления, тахикардия (учащенное сердцебиение), гипонатриемия (недостаток натрия в крови), в результате чего может возникать головная боль, потеря аппетита, тошнота, рвота, боль в животе, упадок сил и сонливость.
При стимулировании родов в сравнении со спонтанно начавшимися родами увеличивается риск растянутых по времени родов, необходимости инструментального вмешательства (использование вакуума или щипцов), послеродового кровотечения, разрыва матки, начала слишком частых сокращений матки и связанного с этим ухудшения состояния плода, выпадения пуповины, а также преждевременного отслоения плаценты.
Если стимулирование родов будет безуспешным
Временные рамки при стимулировании родов могут быть разными у различных пациенток, в среднем роды начинаются в течение 24–72 часов. Иногда требуется использование более чем одного метода.
Используемые методы не всегда действуют на разных пациенток одинаково быстро и одинаковым образом. Если в результате стимулирования родов шейка матки не раскроется, лечащий врач расскажет о дальнейших вариантах действий (ими могут быть стимулирование родов позднее, использование другого метода или родоразрешение посредством кесарева сечения).
ITK 833
Информационный материал утвержден комиссией по качеству медицинских услуг Восточно-Таллиннской центральной больницы 19.12.2018 (протокол № 19-18).
Пресс-центр
Индуцированные, или «вызванные» роды
Прежде всего, внесем ясность в понятия индукция и стимуляция родов. Индуцированными называют искусственно вызванные роды. При этом решение о завершении беременности принимается при отсутствии схваток и целом плодном пузыре. Стимуляция родов — вмешательство, направленное на возбуждение и усиление родовой деятельности.
Необходимость в индукции родов возникает не так часто, как может показаться, всего в 10–20% случав. Большинство беременных начинают рожать сами и благополучно справляются с этой задачей до конца.
Показаниями для возбуждения родов считаются:
Индуцированные роды могут быть преждевременными, своевременными и запоздалыми.
Некоторые клиники у нас и многие за рубежом практикуют программируемые роды, то есть индуцированные роды в сроке 39–40 недель при наличии всех признаков зрелости плода и при зрелой шейке матки. В этом случае женщина заранее госпитализируется в родильное отделение и родоразрешается в определенное, наиболее удобное для нее и для врача время.
Когда нельзя индуцировать роды:
Условия для индукции родов:
Подготовка к родам
Для подготовки к родам используются разные поведенческие и медикаментозные методы.
Методы возбуждения родов
После того, как созданы условия для индукции родов, переходят непосредственно к их возбуждению. Выбор метода от многих факторов, в любом случае врача взвешивает все «за» и «против», чтобы свести к минимуму возможные риски для матери и ребенка.
Амниотомия, или вскрытие плодных оболочек

Излитие околоплодных вод способствует опусканию головки плода, дальнейшему раскрытию шейки матки и началу схваток.
Возможное осложнение — выпадение мелких частей тела плода или петель пуповины. К счастью, это бывает только в тех случаях, когда предлежащая часть располагается высоко (то есть не соблюдено одно из условий успешной индукции родов).
В 50% случаев через 25–30 минут после амниотомии появляются первые схватки, если этого не случается в течение 2–3 часов, прибегают к медикаментозной стимуляции родов — введению средств, повышающих тонус матки (простагландинов или окситоцина и его производных).
На протяжении всех родов врач и акушерка следит за характером родовой деятельности и постоянно корректирует дозы вводимых препаратов.
Если в течение 3–5 часов не удается добиться регулярных и эффективных схваток (до 5% случаев), роды завещают кесаревым сечением.
Отслаивание нижнего полюса плодного пузыря
С помощью этого метода удается добиться начала родов через 72 часа у 2/3 беременных. Чаще всего он используется как подготовка к медикаментозному родовозбуждению.
Общие осложнения при индукции родов
И все же следует отметить, что несмотря на возможность осложнений, индуцированые роды менее опасны для матери и ребенка, чем промедление в ситуациях, требующих срочного родоразрешения.
Подготовка шейки матки к родам и родовозбуждение (индукция родов)
Общая информация
Краткое описание
Название протокола: Подготовка шейки матки к родам и родовозбуждение (индукция родов)
Сокращения, используемые в протоколе:
ВЗРП-внутриутробная задержка развития плода;
КС-кесарево сечение;
PG-простагландин;
ПОНРП-преждевременная отслойка нормально расположенной плаценты;
УЗИ-ультразвуковое исследование
Дата разработки протокола: апрель 2013 года
Категория пациентов: беременные с 22 недель беременности согласно показаниям
Пользователи протокола: врачи акушеры-гинекологи родовспомогательных учреждений
Указание на отсутствие конфликта интересов: конфликт интересов отсутствует
Доказательства, использованные в данном протоколе, распределены в категориям согласно представленной ниже таблице.
Диагностика
Диагностические критерии:
Со стороны матери:
1) Акушерские:
— переношенная беременность;
— дородовый разрыв плодных оболочек ;
— осложнения беременности, требующие досрочного окончания беременности (преэклампсия и др);
— хорионамнионит.
2) Экстрагенитальные заболевания:
— ухудшение течение заболевания, когда пролонгирование беременности представляет угрозу жизни матери.
Со стороны плода:
— внутриутробная гибель плода;
— аномалии развития плода, требующие хирургической коррекции в определенное время;
— гемолитическая болезнь плода;
— ВЗРП.
Осложнения индукции родов:
— гиперстимуляция/разрыв матки
— нарушение состояния плода
— послеродовое кровотечение, обусловленное атонией матки
— выпадение петель пуповины
— преждевременная отслойка нормально расположенной плаценты
— инфекция
— увеличение количества инструментальных и оперативных родов.
Лечение
Цель родовозбуждения: предотвращение неблагоприятных материнских и перинатальных исходов при родах через естественные родовые пути в клинические ситуациях, когда продолжение беременности и ожидание спонтанного начала родовой деятельности представляет более высокий риск, чем процедура родовозбуждения.
В последние годы в акушерстве наблюдается увеличение частоты индукции родов (родовозбуждения) и в развитых странах частота индуцированных родов достигает 20-25% [14]. Ряд ассоциаций акушеров-гинекологов развитых стран разработали руководства, в которых рекомендуют предлагать беременным индукцию родов при достижении срока 41 неделя, так как с увеличением срока возрастает перинатальная заболеваемость и смертность (1a) [3].
Условия проведения родовозбуждения:
— информированное согласие пациентки после проведения консультирования (показания, способы, лекарственные средства, возможность повторной индукции, возможность абдоминального родоразрешения);
— срок гестации, (см.приложение№2);
— удовлетворительное состояние матери и плода.
Оценка срока беременности проводится (см. приложение№1)
— по данным УЗИ при условии, что исследование проводилось до 16 недель;
— по дате последней менструации, при условии, что они регулярные.
Индукция родов проводится только при наличии информированного согласия женщины.
Степень зрелости шейки матки определяется в соответствии со шкалой Бишопа (Bishop EH, 1964, таблица №1) [13].
Таблица №1. Определение состояние шейки матки по шкале Бишопа
| Факторы | Оценка (балл) | |||
| 0 | 1 | 2 | 3 | |
| Раскрытие | закрыта | 1-2 | 2-4 | >4 |
| Длина шейки матки (см) | >4 | 3-4 | 1-2 | |
| Консистенция шейки матки | плотная | частично размягчена | мягкая | |
| Положение шейки относительно проводной оси таза | кзади | среднее | по проводной оси | |
| Расположение предлежащей части относительно седалищных остей (см) | на 3 см выше | на 2 см выше | на 1 см выше или на уровне остей | на 1-2 см ниже |
В последние годы изучается вопрос о прогностической роли ультразвукового исследования в определении состояния шейки матки перед индукцией родов. Полученные данные свидетельствуют о более высокой вероятности развития родовой деятельности при длине шейке матки 25мм и менее (2b).
Кроме вышеизложенных данных о положении, предлежании и предполагаемой массе плода, полученных при ультразвуковом исследовании, важные сведения для определения тактики имеет уточнение признаков его зрелости, перенашивания беременности, оценка функционального состояния с помощью допплерометрического и кардиотокографического исследования.
Тактика ведения
Методы индукции:
— Фармакологические;
— Механические;
— Хирургические.
Таблица №2. Сравнение методов индукции
| Метод | Преимущества | Недостатки |
| Фармакологический | Наиболее эффективен | Выше риск гиперстимуляции, нарушений сердечной дея- тельности плода, требует специальных условий хранения, дороже. Чаще побочные эффекты со стороны матери. |
| Механический | Дешевый | Чаще дискомфорт во время введения, кровотечения при низкорасположенной плаценте. ламинарии слоевища – чаще инфекция. |
| Хирургический | Дешевый и простой | Чаще случаи выпадения петель пуповины, инфекции. |
А. Фармакологические методы
Медикаментозные методы включают:
— применение аналогов простагландина Е1 (мизопростол),
— простагландина Е2 (динопростон),
— антигестагена (мифепристон)
— окситоцина.
1) Простагландины PGE2 вагинальное введение (в задний свод влагалища) – предпочтительный метод индукции при незрелой шейке матки (A-1a) [11].
NB! Не должны использоваться как неэффективные следующие методы индукции родов:
• Акупунктура (A-1b) [16].
• Гомеопатия (A-1b) [17];
• Касторовое масло, горячая ванна, клизма (A-1b) [10];
• Половой акт (A-1b) [8];
• Стимуляция сосков (A-1a[9].).
Таблица № 3 Схема введения окситоцина 5 ЕД
| Концентрация раствора окситоцина | Доза окситоцина м/ЕД/мин. | Капель в минуту | Объем инфузии в час (мл/час) |
| 2 мЕД | 4 | 12 мл/час | |
| 4 мЕД | 8 | 24 мл/час | |
| 8 мЕД | 16 | 48 мл/час | |
| 12 мЕД | 24 | 72 мл/час | |
| 16 мЕД | 32 | 96 мл/час | |
| 20 мЕД | 40 | 120 мл/час | |
| 24мЕД | 48 | 144мл/час | |
| 28мЕД | 56 | 168мл/час | |
| 32 | 64 | 192мл/чс |
| Концентрация раствора окситоцина | Доза окситоцина м/ЕД/мин | Капель в минуту | Объем инфузии в час (мл/час) |
| 10 ЕД в 500 мл натрия хлорида раствора (20 мЕД/мл) | 30мЕД | 30 | 90 мл/час |
| 40 мЕД | 40 | 120 мл/час | |
| 50 мЕД | 50 | 150 мл/час | |
| 60 мЕД | 60 | 180 мл/час |
NB! Использование простагландинов с целью родостимуляции противопоказано.
Пациентка, которой проводится родоусиление, никогда не должна оставаться одна
Информация
Источники и литература
Информация
Рецензенты: Кудайбергенов Т.К. – главный внештатный акушер-гинеколог МЗ РК, директор РГП «Национальный центр акушерства, гинекологии и перинатологии».
Укыбасова Т.М. – д.м.н., профессор, руководитель отдела акушерства и гинекологии АО «ННЦМД».
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных, связанных с применением данного протокола.
Катетеры Фолея: виды, особенности, применение
СОДЕРЖАНИЕ:
Для чего используются катетеры Фолея?
Латексные или силиконовые, трех- и двухходовые баллонные катетеры для длительной катетеризации мочевого пузыря.
Для чего используются катетеры Фолея?
Катетеры Померанцева-Фолея отличаются очень широкой сферой применения:
Использование катетеров Фолея при задержке мочеиспускания очень эффективно: отток мочи начинается уже в момент установки.
Катетеры такого типа чаще всего рекомендуются к установке пациентам, которые нуждаются в длительной катетеризации (от 5-7 до 30 суток)
Материал изготовления и конструкция катетера Фолея
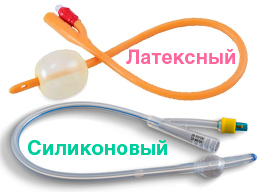
По материалу изготовления катетеры делятся на 3 типа:
Однако помимо материала, катетеры Фолея отличаются конструкцией и бывают 2 типов:
Строение урологического катетера Фолея:
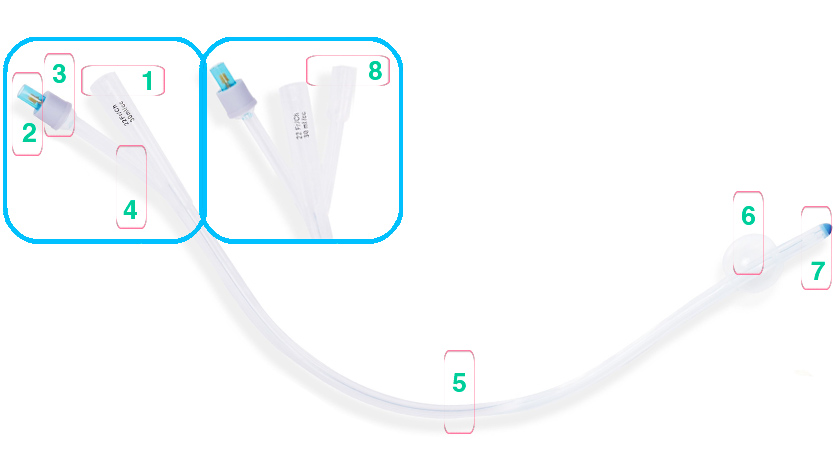 | 1. Отверстие для слива мочи |
| 2. Отверстие для наполнения баллона | |
| 3. Покрышка | |
| 4. Антирефлюксный клапан. | |
| 5. Трубка катетера | |
| 6. Баллон | |
| 7. Оливообразный наконечник с 2-я отверстиями для дренирования мочевого пузыря | |
| 8. Дополнительное отверстие для введения лекарственных средств. Есть только у трехходовых катетеров |
Виды катетеров Фолея
Катетеры для длительной катетеризации мочевого пузыря подразделяются на 3 вида:
Латексные двухходовые катетеры Фолея Vogt Medical с силиконовым покрытием
Таблица размеров катетеров Фолея:
| Пол | Размер | Цвет | Внутренний диаметр | Внешний диаметр | Длина | Объем баллона |
| Детский | Ch 6 | 1,1 мм | 2,0 мм | 28 см | 3-5 мл | |
| Детский | Ch 8 | 1,7 мм | 2,7 мм | 28 см | 3-5 мл | |
| Детский | Ch 10 | 2,3 мм | 3,3 мм | 28 см | 3-5 мл | |
| Мужской, Женский | Ch 12 | 2,8 мм | 4,0 мм | 39-40 см | 30 мл | |
| Мужской, Женский | Ch 14 | 3,3 мм | 4,7 мм | 39-40 см | 30 мл | |
| Мужской, Женский | Ch 16 | 3,8 мм | 5,3 мм | 39-40 см | 30 мл | |
| Мужской, Женский | Ch 18 | 4,5 мм | 6,0 мм | 39-40 см | 30 мл | |
| Мужской, Женский | Ch 20 | 5,1 мм | 6,7 мм | 39-40 см | 30 мл | |
| Мужской, Женский | Ch 22 | 5,6 мм | 7,3 мм | 39-40 см | 30 мл | |
| Мужской, Женский | Ch 24 | 6,2 мм | 8,0 мм | 39-40 см | 30 мл | |
| Мужской, Женский | Ch 26 | 6,9 мм | 8,7 мм | 39-40 см | 30 мл | |
| Мужской | Ch 28 | 7,5 мм | 9,3 мм | 39-40 см | 30 мл | |
| Мужской | Ch 30 | 8,0 мм | 10,0 мм | 39-40 см | 30 мл |
Как подобрать катетер Фолея?
Если говорить о том, какой катетер Фолея лучше, то тут важно ориентироваться на показания и рекомендации врача. В первую очередь это зависит от длительности катетеризации (периодическая, временная или пожизненная, при которой пациент всегда нуждается в помощи для мочеиспускания). Также при подборе учитываются 3 аспекта:
Определить размер, необходимый конкретному пациенту, может лечащий врач. Не рекомендуется делать это самостоятельно, т.к. диаметр трубки подбирается исходя из размеров уретры и уретрального канала. Например, ее внешний диаметр может составлять 2,7 мм, при внутреннем в 1,7 мм, а может достигать 8,7 мм, тогда внутренний будет 6,9 мм.
Как происходит постановка катетера Фолея?
Для установки катетера медсестра или врач всегда предварительно дезинфицируют руки, все инструменты и половые органы пациента. Все манипуляции проводятся в стерильных перчатках. Перед началом введения катетера между ног пациента ставят лоток или кладут пеленку. Катетер из упаковки нужно доставать пинцетом и при необходимости смазать стерильным лубрикантом на водной основе.
Уход за катетером Фолея и его замена
Промывание катетера необходимо, т.к. это изделие многоразового использования. Перед начало промывания нужно вымыть руки с мылом и обработать их антисептиками. Затем:
Процедуру нужно повторить несколько раз, пока катетер не очистится. Затем соединить его с трубкой и убрать в стерильное место.
Замена катетера тоже важна: его нужно использовать не больше 5, максимум 7 дней. Дольше можно пользоваться только катетерами из силикона. Смена катетера происходит так:
Рекомендуемые в России производители катетеров Фолея
Где купить катетеры Фолея?
Урологические катетеры Фолея можно заказать в специализированном интернет-магазине Стерильно.com. Компания работает напрямую с официальными представителями в России, поэтому у нас вы получите только сертифицированную продукцию по цене от производителя.